Ein Blick auf die Versorgungsdaten zeigt: In Deutschland besteht kein genereller Ärztemangel. Tatsächlich gab es noch nie so viele Ärzte, die im ambulanten und stationären Bereich für die Versorgung der Bevölkerung zur Verfügung standen. Vor allem in den bevorzugten städtischen Regionen und im Bereich der fachärztlichen Versorgung bestehen Überkapazitäten, die durch die Öffnung der Krankenhäuser für ambulante Versorgungsbereiche noch einmal erhöht werden. Die teure und unnötige Überversorgung bindet dabei finanzielle Mittel der Krankenkassen und auch Ärzte, die für die allgemeine medizinische Versorgung in der Fläche ggf. nicht mehr in ausreichendem Maße zur Verfügung stehen.

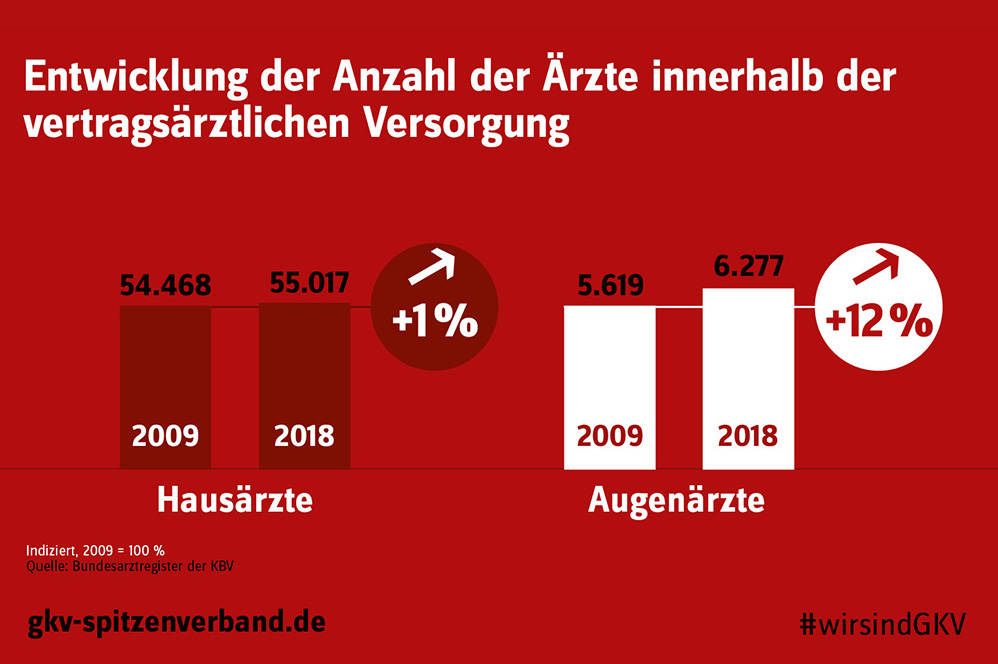
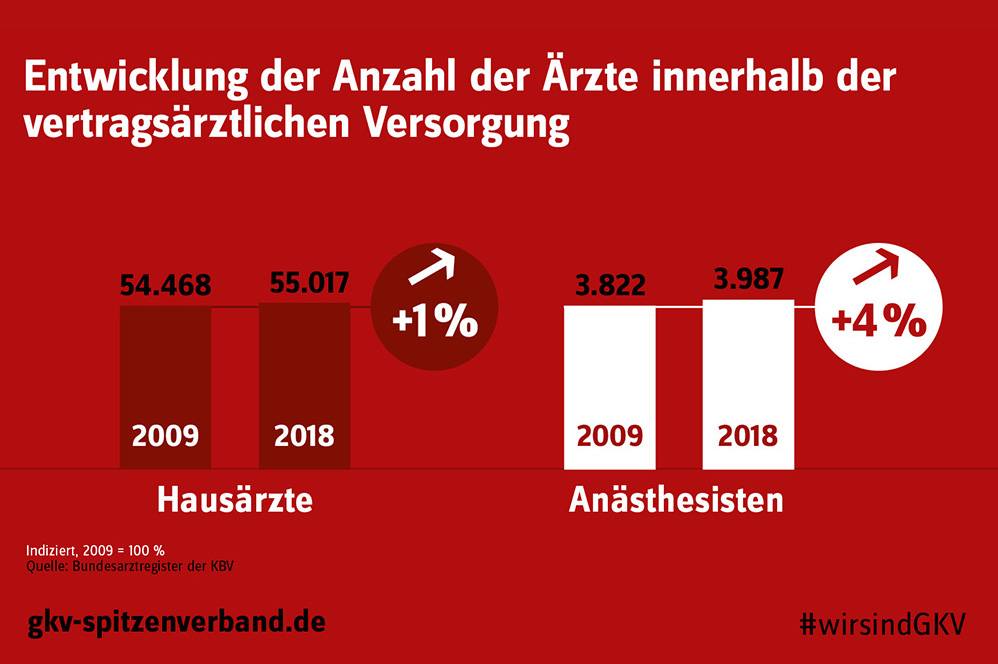
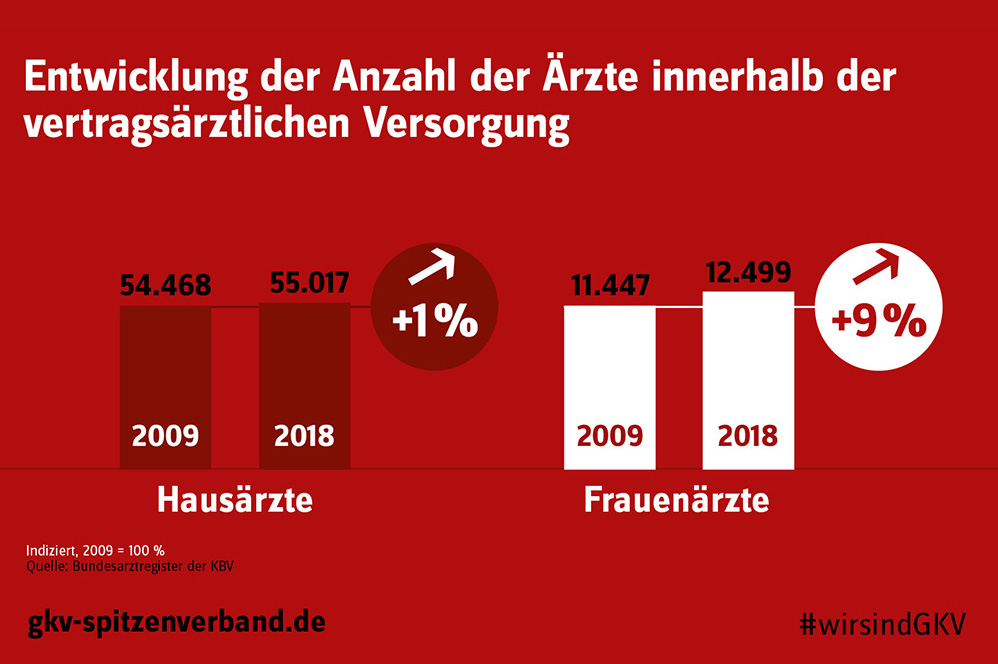
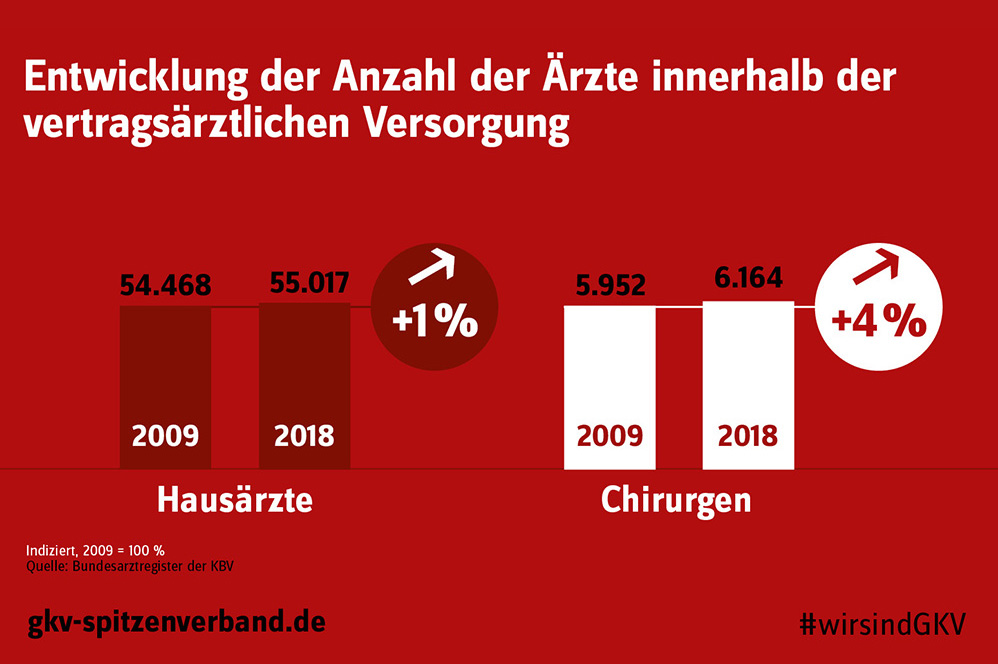
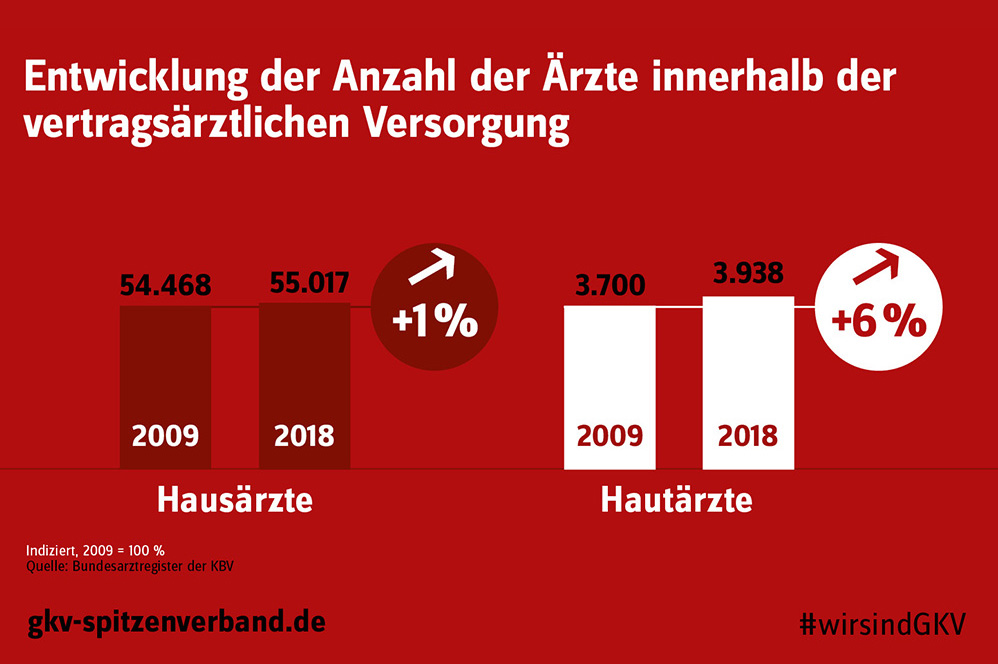
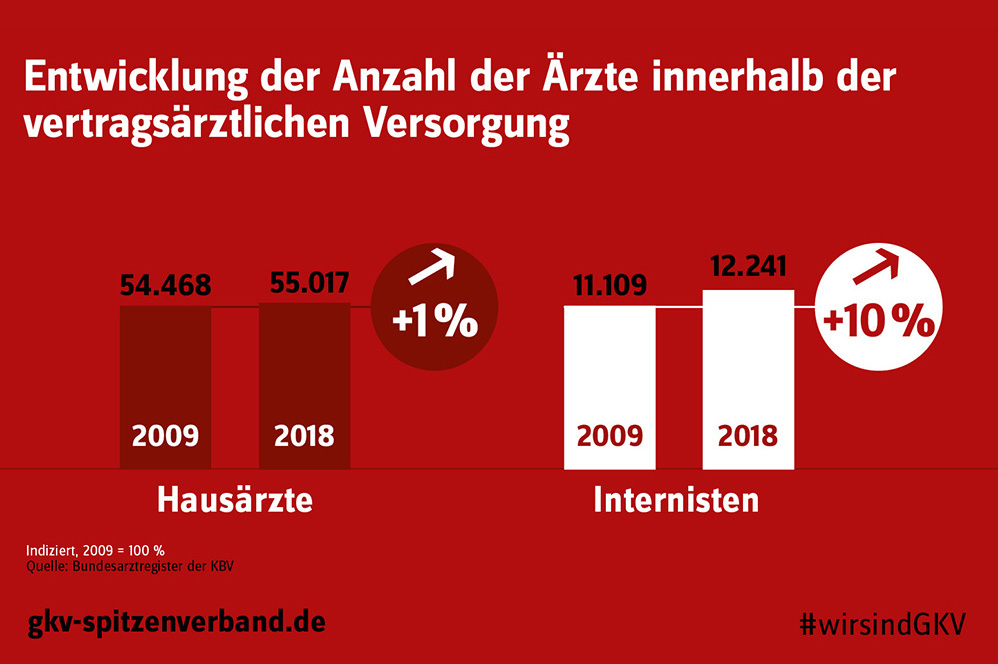
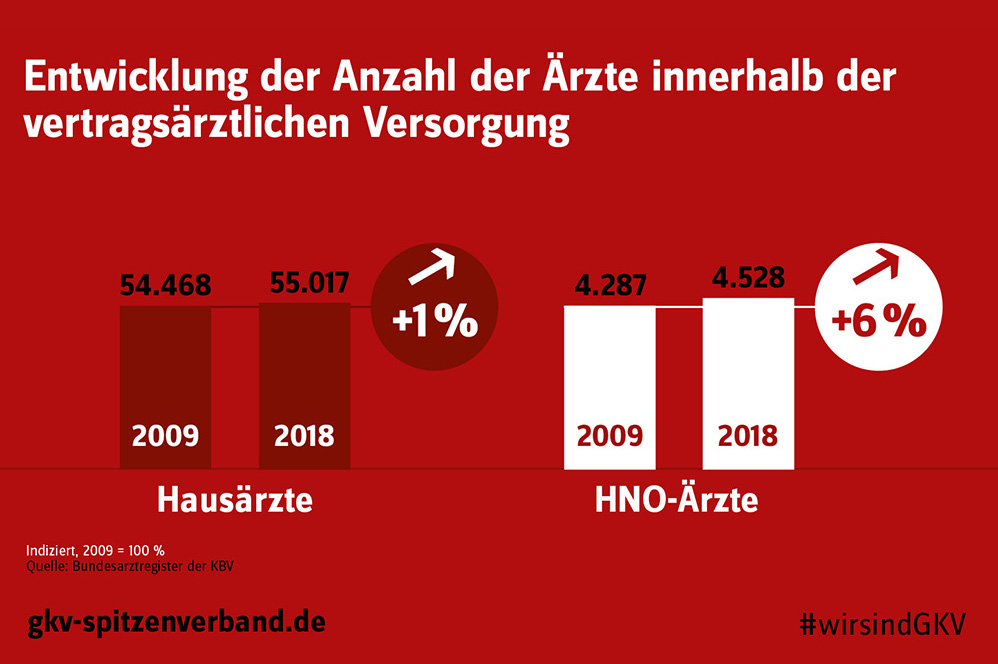
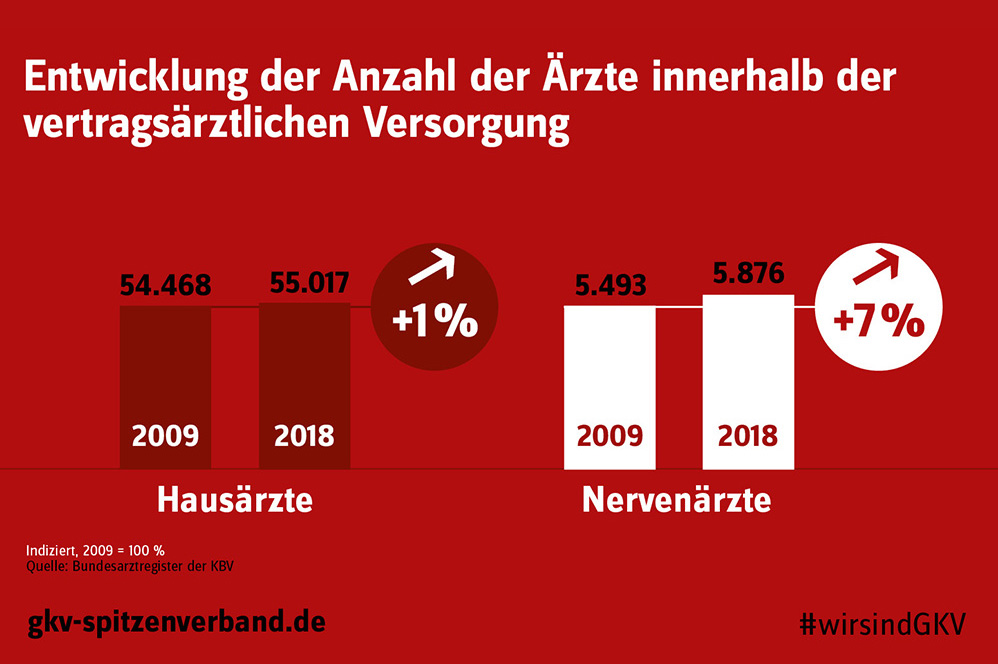
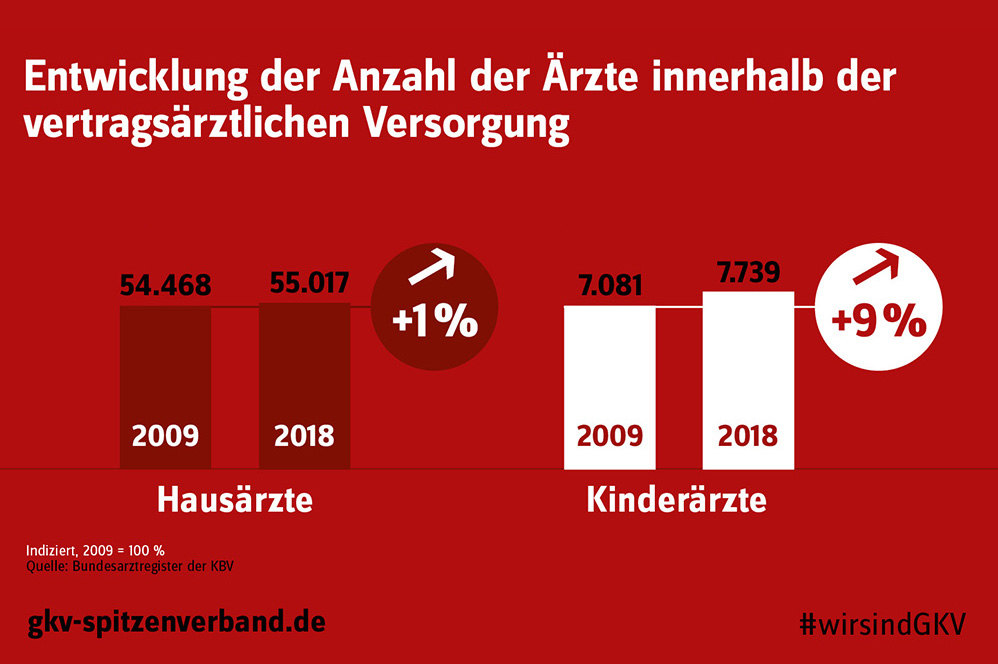
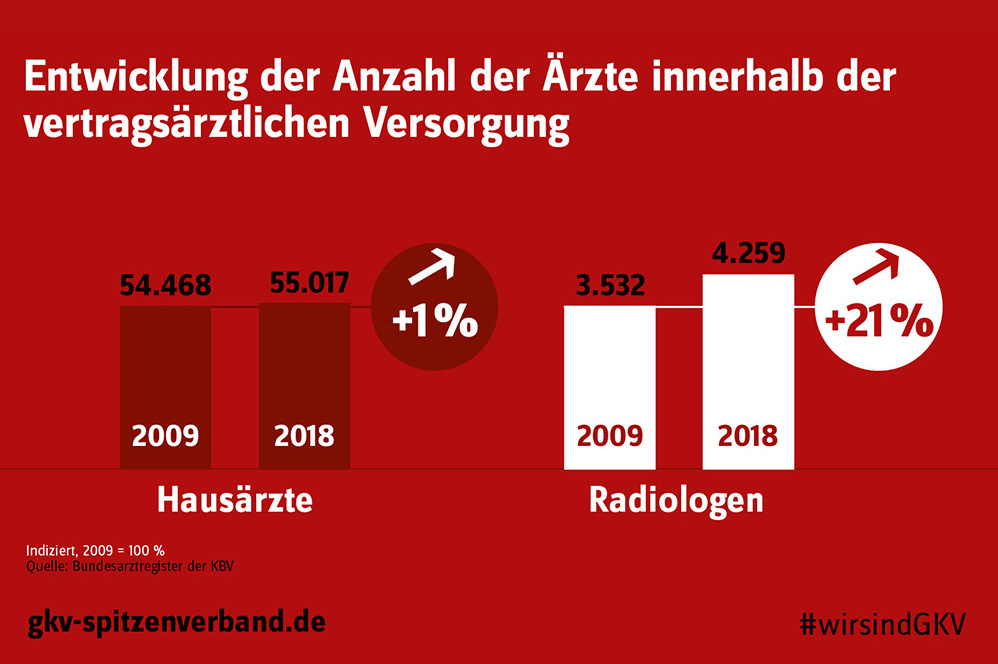
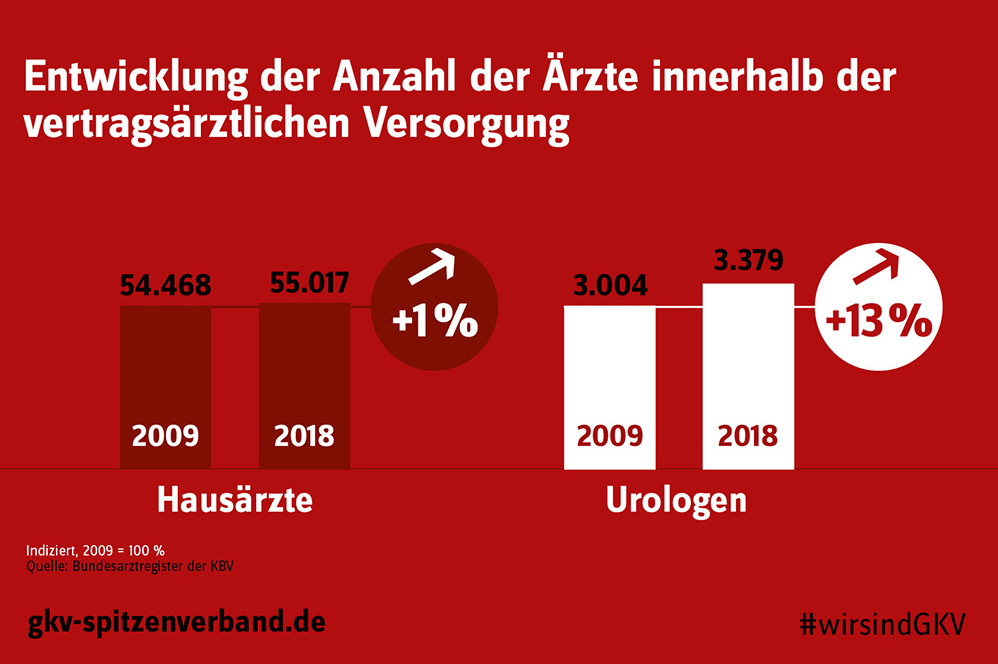
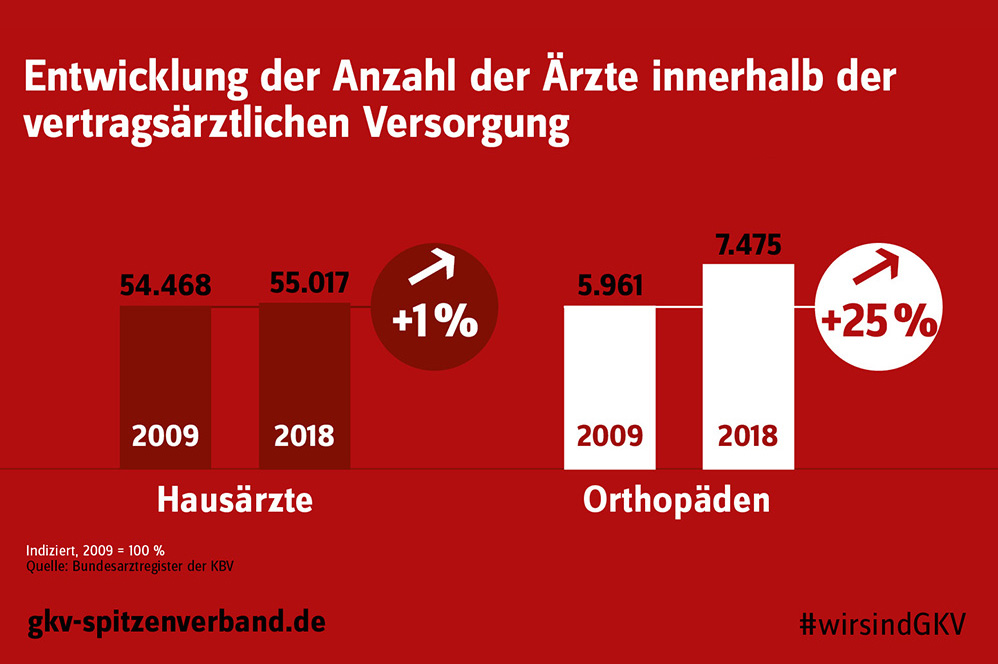
Während die Anzahl der Fachärzte innerhalb der vertragsärztlichen Versorgung von 2009 bis 2018 signifikant angestiegen ist, entwickelte sich der Anstieg der Hausärzte mit 1 Prozent vergleichsweise sehr gering. Dies belegen aktuelle Zahlen aus dem Bundesarztregister der KBV.
In ländlichen Gebieten können vereinzelt Versorgungsprobleme bestehen. Zwar hat sich seit Einführung der Bedarfsplanung auch in diesen Gebieten die Versorgung oft deutlich verbessert. Dennoch gibt es weiterhin Allokationsprobleme: Nach wie vor lassen sich Ärzte bevorzugt in städtischen Gebieten nieder und weniger gern in ländlichen Gegenden mit geringer Bevölkerungsdichte und schlechter Infrastruktur. Nach wie vor ist die fachärztliche Tätigkeit für viele Ärzte attraktiver als die hausärztliche und nach wie vor gibt es Regionen, in denen Ärzte fehlen und Regionen, in denen es viel zu viele Ärzte gibt. Dies ist jedoch ein grundsätzliches Problem und kein Ergebnis der Bedarfsplanung. Ganz im Gegenteil verhindern Bedarfsplanung und Zulassungsrecht erfolgreich, dass die Konzentration von Ärzten in den Städten und in den fachärztlichen Spezialdisziplinen überhand nimmt. Allerdings hängen Über- und Unterversorgung eng zusammen. Solange es Niederlassungsmöglichkeiten in attraktiven Gegenden gibt, besteht für die wenigsten Ärzte ein Anreiz, in den peripheren ländlichen Gebieten tätig zu werden. Solche Optionen bestehen auch deshalb, weil es selbst in massiv überversorgten Gebieten kaum möglich ist, einmal bestehende Arztsitze abzubauen.
Steuerung über Bedarfsplanung und Zulassungsrecht
In der ambulanten vertragsärztlichen Versorgung erfolgt die Steuerung des ärztlichen Angebotes in erster Linie über die Bedarfsplanung und das Zulassungsrecht. Beide wurden mit dem Gesetz zur Sicherung und Strukturverbesserung der gesetzlichen Krankenversicherung (Gesundheitsstrukturgesetz - GSG) im Jahr 1992 eingeführt. Dem Gemeinsamen Bundesausschuss der Ärzte, Krankenhäuser und Krankenkassen (G-BA) wurde damals die Aufgabe übertragen, mittels einer Bedarfsplanungs-Richtlinie (BPL-RL) die Verteilung von Ärzten bevölkerungsbezogen im Raum zu regeln.
In der BPL-RL werden vor allem die räumlichen Bezüge der Planung und die Zahl der Ärzte festgelegt, die für die bedarfsgerechte Versorgung der Bevölkerung benötigt werden. Dies erfolgt über die Festlegung eines Verhältnisses von Einwohnern je Arzt (Verhältniszahlen). Aus dem Vergleich der Ist- und Sollzahlen berechnet sich der Versorgungsgrad. Ein Versorgungsgrad von 100 v.H. bedeutet, dass genau so viele Ärzte zugelassen sind, wie auch benötigt werden. Bei einem Versorgungsgrad von mehr als 110 v.H. ist Überversorgung anzunehmen. Ob eine Überversorgung besteht, wird vom Landesausschuss der Ärzte und Krankenkassen festgestellt. Ist dies der Fall ordnet der Landesausschuss Zulassungsbeschränkungen an und der betreffende Planungsbereich wird für Neuzulassungen gesperrt. Ärzte, die in eigener Praxis ambulant tätig werden und GKV-Patienten behandeln möchten, können sich dann nur noch niederlassen, wenn sie die Praxis eines ausscheidenden Vertragsarztes übernehmen. Alternativ bestehen inzwischen verschiedene Möglichkeiten als angestellter Arzt in der ambulanten Versorgung tätig zu sein.
Mehr Arztsitze durch die Reform der Bedarfsplanungsrichtlinie
Mit dem GKV-Versorgungsstärkungsgesetz aus dem Jahr 2015 und dem Terminservice- und Versorgungsgesetz (TSVG) aus dem Jahr 2019 hat der Gesetzgeber den G-BA beauftragt, die Verhältniszahlen und Kriterien der Bedarfsplanungsrichtlinie zu überprüfen und weiterzuentwickeln. Die Änderungen wurden im Mai 2019 beschlossen und traten zum 1. August 2019 in Kraft. Grundlage dafür bildete ein wissenschaftliches Gutachten. Zu den wesentlichen Veränderungen zählen die Anpassung der Verhältniszahlen von Internisten, Nerven- und Kinderärzten sowie Psychotherapeuten und ein komplexer Morbiditätsfaktor, der auch regionale Unterschiede berücksichtigt.
Die Anpassungen werden zu einem signifikanten Anstieg der Arztsitze führen. In Summe werden rund 3.500 zusätzliche Sitze ausgeschrieben. Hierbei handelt es sich um ca. 1.500 Hausärzte, 800 Psychotherapeuten, 400 Kinderärzte, 480 Nervenärzte, 130 Augenärzte und 100 Rheumatologen.
Die neuen Niederlassungen für Ärzte und Psychotherapeuten im Bereich der ambulanten Versorgung werden auch weiterhin eine engmaschige und bedarfsgerechte Versorgung ermöglichen. Gemeinsam mit der Kassenärztlichen Bundesvereinigung ist es dem GKV-Spitzenverband gelungen, die Planung der Niederlassungen zielgenauer an der bundesweiten demografischen Entwicklung und der regionalen Morbiditätsstruktur zu orientieren.
Um die wohnortnahe Versorgung mit Allgemeinärzten und weiteren Fachärzten bedarfsgerecht zu sichern, unterstützen die Kassenärztlichen Vereinigungen (KVen) und (gesetzliche und private) Krankenkassen seit vielen Jahren die ambulante und stationäre Weiterbildung finanziell und strukturell.
Mit dem GKV-Versorgungsstärkungsgesetz wurde im Juli 2015 das „Förderprogramm Weiterbildung“ Allgemeinmedizin in das SGB V aufgenommen und um zusätzliche Aspekte erweitert. Bundesweit werden jetzt 7.500 allgemeinmedizinische Weiterbildungsstellen für den ambulanten und stationären Bereich gefördert, 2.500 mehr als in den Jahren zuvor. Weitere 2.000 Stellen stehen erstmals für die Weiterbildung von Fachärzten anderer Fächer wie Augenheilkunde, Kinder- und Jugendmedizin oder Gynäkologie bereit.
Wie die Förderung der Weiterbildung konkret erfolgt, haben KBV, GKV-Spitzenverband und die Deutsche Krankenhausgesellschaft – im Benehmen der Bundesärztekammer und in einvernehmlicher Abstimmung mit dem Verband der Privaten Krankenversicherung – in der Vereinbarung zur Förderung der Weiterbildung geregelt.
Finanzielle Förderung
Der monatliche Gehaltszuschuss für Ärzte in Weiterbildung beträgt im ambulanten Bereich je Vollzeitstelle 4.800 Euro. Der Förderbetrag orientiert sich an der im Krankenhaus üblichen Vergütung. Im Bereich der allgemeinmedizinischen Weiterbildung gibt es weitere Gehaltszuschüsse, wenn die weiterbildende Praxis in einem unterversorgten Gebiet (500 Euro) oder in einem von Unterversorgung bedrohten Gebiet liegt (250 Euro).
Die Förderbeträge werden von den Kassenärztlichen Vereinigungen und den Kostenträgern jeweils hälftig getragen. Ausgezahlt werden sie als Zuschuss zum Bruttogehalt des Weiterzubildenden an den Praxisinhaber, der den Arzt in Weiterbildung beschäftigt.
Geförderte Fachgruppen
Neben der Allgemeinmedizin (7.500 Stellen) werden weitere Fächer (2.000 Stellen) gefördert. Welche Fächer das sind, legen die Kassenärztlichen Vereinigungen gemeinsam mit den Krankenkassen vor Ort fest. So haben sie die Möglichkeit, die Weiterbildung von Ärzten in den Fachgruppen zu unterstützen, die in der Region im ambulanten Bereich besonders benötigt werden.
Derzeit wird in allen KV-Bereichen die ambulante Weiterbildung von Augenärzten finanziell unterstützt. Fast überall gefördert werden zudem Gynäkologen, Dermatologen, HNO-Ärzte sowie Kinder- und Jugendmediziner. Einige KVen stellen auch Förderstellen in Fächern wie Orthopädie, Neurologie oder Nervenheilkunde bereit, andere für Psychosomatik oder Psychiatrie und Psychotherapie.
Qualität und Effizienz der Weiterbildung durch Kompetenzzentren
Die Weiterbildung junger Mediziner zum Facharzt für Allgemeinmedizin erfolgt seit 2017 mithilfe von universitär angebundenen Kompetenzzentren auf KV-Bezirksebene, die sich mit zusätzlichen didaktischen Angeboten an Weiterzubildende und Weiterbilder richten.
Die Kompetenzzentren sind in der Regel federführend an einen Lehrstuhl für Allgemeinmedizin einer Universität angebunden. Die Nähe zu Lehre und Forschung soll die Weiterbildung sowohl für die Ausbilder als auch für den Nachwuchs attraktiver machen. Zugleich dürfte so ein leichter Übergang vom Studium in die Weiterbildung Allgemeinmedizin möglich sein. Zu den vereinbarten Weiterbildungsmaßnahmen gehören Train-the-Trainer-Fortbildungen für lehrende Ärzte sowie Begleitseminare und Mentoring-Programme.
Die Rahmenbedingungen der Förderung haben der GKV-Spitzenverband, die Deutsche Krankenhausgesellschaft und die KBV im Benehmen der Bundesärztekammer und in einvernehmlicher Abstimmung mit dem Verband der Privaten Krankenversicherung in der Anlage IV zur Vereinbarung zur Förderung der Weiterbildung festgelegt, die zum 1. Januar 2017 in Kraft getreten ist. Dort ist ebenfalls geregelt, dass die Gemeinsame Einrichtung die Anträge entgegen nimmt und die weitere Förderung der Kompetenzzentren begleitet.
Rechtliche Grundlagen
Die rechtlichen Grundlagen für die Förderung der allgemeinmedizinischen Weiterbildung wurden mit dem GKV-Solidaritätsstärkungsgesetzes zum 1. Januar 1999 geschaffen. Das zunächst auf zwei Jahre befristete sogenannte „Initiativprogramm“ erhielt durch das Gesundheitsreformgesetz im Jahr 2000 eine unbefristete Verlängerung. Die seit 1999 für den ambulanten und stationären Bereich getrennt bestehenden Vereinbarungen wurden 2010 vereint, die finanzielle Förderung deutlich erhöht und begleitende strukturelle Maßnahmen in Gestalt der Koordinierungsstellen geschaffen. Mit dem Inkrafttreten des GKV-Versorgungsstärkungsgesetz wurde im Juli 2015 das „Förderprogramm Weiterbildung“ Allgemeinmedizin als Paragraf 75a in das SGB V aufgenommen und um zusätzliche Aspekte erweitert. Die Anzahl der Förderstellen für die Weiterbildung zum Facharzt für Allgemeinmedizin wurde auf 7.500 Förderstellen erhöht. Zusätzlich sind 2.000 Förderstellen für die Weiterbildung in weiteren Fachgebieten eingeführt worden.
Der GKV-Spitzenverband setzt sich für eine zukunftsorientierte verteilungsgerechte Versorgungsplanung ein. Diese muss neue Formen der Organisation ärztlicher Leistungen ermöglichen, die gesetzlich vorgesehenen Steuerungsmöglichkeiten nutzen und arztergänzende und arztersetzende Versorgungsmöglichkeiten entwickeln. Dabei sind die Kapazitäten stationärer Leistungsanbieter einzubeziehen und die Begrenztheit der Ressourcen zu berücksichtigen. Es müssen Anreize geschaffen werden, Unterversorgung zu vermeiden und die teure und unwirtschaftliche Überversorgung abzubauen. Nur dann kann die vertragsärztliche Versorgung wirkungsvoll und nachhaltig sichergestellt werden.
Die Forderungen des GKV-Spitzenverbandes im Einzelnen:
- Überversorgung abbauen/ Unterversorgung vermeiden (z. B. Niederlassungsverhalten über Preisanreize steuern)
- Nichtärztliche Leistungserbringer stärker einbeziehen (z. B. Telemedizin ausbauen)
- Flexible Angebotsstrukturen fördern (z. B. mobile Praxisangebote fördern)
- Zulassung und Versorgungsauftrag verknüpfen (z. B. Zulassung über Sonderbedarf nur bei klar definiertem Versorgungsauftrag)
- Primärärztliche Versorgung stärken (z. B. allgemeinmedizinische Weiterbildung stärken)
- Fachärztliche Versorgung neu strukturieren (z. B. befristete Versorgungsaufträge)
- Versorgungsstrukturen zukunftsfähig ausgestalten (z. B. sektorenübergreifende Versorgung fördern)
Das Gesetz zur Verbesserung der Versorgungsstrukturen in der gesetzlichen Krankenversicherung (GKV-VStG) aus dem Jahr 2012 hatte dem G-BA eine Reihe an Aufgaben übertragen, die eine Neufassung der Bedarfsplanung-Richtlinie (BPL-RL) zum 1. Januar 2013 erforderlich machte. Das Ergebnis ist eine deutliche Differenzierung nach Arztgruppen. Je nach Bedarf finden verschiedene Raumgrößen Einsatz. Es wird zwischen einer hausärztlichen, einer allgemeinen fachärztlichen und einer spezialisierten fachärztlichen Versorgung unterschieden. Zusätzlich werden sogenannte „gesonderte Arztgruppen“ in die Planung aufgenommen (Pathologen, Transfusionsmediziner, Humangenetiker etc.). Sie waren bis dahin kein Bestandteil der Bedarfsplanung.
1. Hausärzte
Hausärzte werden wohnortnah und flächendeckend in kleinen Räumen auf der Basis sogenannter Mittelbereiche (insgesamt 879) geplant. Diese Definition geht zurück auf das Bundesinstitut für Bau-, Stadt- und Raumforschung, welches Mittelbereiche für die Sicherstellung gleichwertiger Lebensbedingungen heranzieht.
Mit der Planung der Hausärzte auf Mittelbereichsebene wurde ein wichtiger Schritt zu einer wohnortnahen und flächendeckenden Versorgung getan. Die Niederlassung von Hausärzte kann so stärker regional bzw. lokal gesteuert und Verteilungsungerechtigkeiten aufgrund der Attraktivität einzelner Standorte in einem Planungsbereich vermieden werden. Eine solche Planung der Hausärzte auf Mittelbereichsebene und die Anpassung der Verhältniszahl führen zu einer gewissen Ausweitung der Anzahl von Arztsitzen, die gewollt ist.
2. Allgemeine Fachärztliche Versorgung
Ärzte der Allgemeinen Fachärztlichen Versorgung werden, auf Grundlage von Landkreisen und kreisfreien Städten geplant, da hier eine weniger große räumliche Nähe zu den Versicherten/Patienten erforderlich ist als bei den Hausärzten. Die bisherige Kategorisierung in zehn verschiedene Kreistypen wurde jedoch auf fünf Typen reduziert. Gleichzeitig wurde der ländliche Raum hierbei aufgewertet, um die Versorgung dort zu verbessern.
3. Spezialisierte Fachärztliche Versorgung
Ärzte in der Spezialisierten Fachärztlichen Versorgung sind Fachärzte mit vielen Subspezialisierungen (z. B. Fachinternisten), Arztgruppen mit einer geringen absoluten Anzahl (Kinder- und Jugendpsychiater) oder einer hohen Planbarkeit der Eingriffe (Anästhesisten, Radiologen). Aufgrund dieser planerischen Kriterien wurden größere Raumordnungsregionen (insgesamt 96) herangezogen, die eine bedarfsgerechte Versorgung auch in diesen Bereichen sicherstellen sollen.
4. Gesonderte Fachärzte
Die Gesonderten Fachärzte sind häufig ohne Patientenkontakt tätig (Pathologen, Laborärzte). Auch ein sehr hoher Grad der Spezialisierung, der keine explizite wohnortnahe Vorhaltung erforderlich macht, da keine akuten Notfälle behandelt werden (Physikalische- und Rehamediziner, Nuklearmediziner, Strahlentherapeuten, Neurochirurgen, Humangenetiker, Transfusionsmediziner), ist ein Kriterium für diese Arztgruppe. Sie wurden bis Ende 2012 nicht in der Bedarfsplanung berücksichtigt.
Aufwertung von Land und Hausarzt
Insgesamt zielt die Reform der Bedarfsplanung im Jahr 2013 auf eine Aufwertung der ländlichen Räume im Gegensatz zu Ballungsgebieten, die bereits heute aufgrund ihrer hohen Standortattraktivität eine überdurchschnittliche Versorgung aufweisen. Besondere Aufwertung erfahren zudem die Hausärzte. Für sie wurden ca. 1.000 neue Zulassungsmöglichkeiten geschaffen, für die Psychotherapeuten ca. 1.350. Darüberhinaus wurde der bisherige Demographiefaktor modifiziert. Er wird nicht mehr nur bei einer überdurchschnittlichen Fallzahl zum Einsatz kommen. Vielmehr werden die Einflüsse demographiebedingter Morbiditätsveränderungen in allen Planungsbereichen berücksichtigt, so dass der zunehmende Leistungsbedarf der über 65-Jährigen auch durch eine zunehmende Anzahl niedergelassener Ärzte gedeckt wird. Für die Landesebene wurden Abweichungsmöglichkeiten geschaffen, die eine Anpassung der Bedarfsplanung an regionale Besonderheiten erlaubt.
Pressemitteilungen und Statements
- Meldung: Honoraranpassung für niedergelassene Psychotherapeutinnen und Psychotherapeuten
- Meldung: Eine Frage der Fairness – und die kleine Chance auf Beitragssenkungen
- gemeinsame Pressemitteilung: DKG und GKV-SV einigen sich auf Leistungsspektrum der sektorenübergreifenden Versorgungseinrichtungen
- Pressemitteilung: Moderne Hilfsmittelversorgung: Fortschreibung des Hilfsmittelverzeichnisses stärkt Qualität und Patientennutzen
- Meldung: Qualität der Patientenversorgung bei Krankenhausreform im Blick behalten
- Meldung: Keine Entwarnung bei GKV-Finanzen
- Meldung: Erreichbarkeit von Apotheken weiterhin gut
- Meldung: "Falschabrechnungen im Krankenhaus verdienen keinen Schutz“
- Meldung: Der Pflege läuft die Zeit weg
- Pressemitteilung: Mehr Licht als Schatten – Bund und Länder einigen sich bei der Krankenhausreform
- Pressemitteilung: Stärkung der Apotheken durch geplante Reform
- Pressemitteilung: Die Notfallversorgung muss bundesweit einheitlich und gleichwertig sein
- Meldung: Pflegeversicherung: Darlehen sind keine verlässliche Finanzierung
- Meldung: Die Vergütung psychotherapeutischer Leistungen in der ambulanten Versorgung
- Meldung: Bürgergeld: Klage gegen falsche Finanzierung geht voran
- Meldung: Güte-Siegel GKV: IGeL versus GKV-Leistungen
- Meldung: Primärversorgung als zentrales Instrument für eine bessere und moderne Versorgung
- Meldung: Bessere Versorgung durch digital gestützte Versorgungssteuerung
- Pressemitteilung: Mehr Qualität in der Versorgung durch neuen Personalmix in der Pflege
- Meldung: Absurditäten in der Gesundheitspolitik
- gemeinsame Pressemitteilung: Das Gelbe Heft kommt jetzt mit zum Zahnarztbesuch
- Meldung: Lieferengpässe durch Frühwarnsystem und Bevorratungspflichten bekämpfen
- Meldung: Für einen besseren Zugang zur ambulanten Versorgung
- Pressemitteilung: GKV-Versichertenbefragung: Jeder dritte Versicherte unzufrieden mit Wartezeit auf Facharzttermin
- Meldung: Gute und finanzierbare Versorgung gemeinsam sichern
- Meldung: Und dann folgt der Hammer
- Meldung: Die Politik ist gefordert
- Pressemitteilung: Zeit für grundlegende Reformen
- Pressemitteilung: Chance für echte Apothekenreform nutzen
- Pressemitteilung: GKV-Tag für Solidarität – breite Zustimmung zu den Grundprinzipien der GKV
- Meldung: Konkrete Vorschläge zum neuen Hebammenhilfevertrag ab 1. November 2025 - Update zum Beschluss des LSG-Berlin-Brandenburg
- Meldung: Die Koalition muss jetzt liefern
- Pressemitteilung: Digitalisierung der Gesundheitsversorgung – Zukunft gestalten, Versorgung neu denken!
- Erklärung des Verwaltungsrates: Entschlossenes Handeln notwendig
- Pressemitteilung: Die Klagewelle rollt an – Krankenkassen verklagen den Bund auf 10 Mrd. Euro
- gemeinsame Pressemitteilung: Präventionsbericht 2025: Investitionen der Krankenkassen erreichen neuen Höchststand
- Meldung: Wir brauchen mehr Klartext
- Pressemitteilung: Einigung auf Fallpauschalenkatalog 2026 schafft Planungssicherheit - Ambulantisierung muss weiter vorangetrieben werden
- Meldung: Bundesrat stoppt Sparpaket – Druck auf die Krankenkassenbeiträge steigt weiter
- gemeinsame Pressemitteilung: Sozialversicherung legt Digital-Positionspapier vor: „Europa braucht praxisnahe Regeln für eine zukunftsfähige Verwaltung“
- Pressemitteilung: Ambulante Versorgung gestärkt – mehr Hybrid-DRGs
- Meldung: Eine Milliarde Euro pro Tag
- Pressemitteilung: Löhne in der Pflege steigen bundesweit durchschnittlich um 4,9 Prozent
- Meldung: Da muss nachgelegt werden
- Meldung: Stabile Beiträge - noch kann das BMG handeln
- Pressemitteilung: Behandlung von Säuglingen mit schweren Fehlbildungen soll besser werden
- Pressemitteilung: Ergebnis des Schätzerkreises ist keine Entwarnung für 2026
- Meldung: Forschungsdatenzentrum ist ein Meilenstein für das Gesundheitswesen
- Pressemitteilung: Die Planungskompetenz für Krankenhäuser zeigt sich im Status Quo
- Meldung: Wer soll das bezahlen?
- Meldung: Sofortige Kostenbremse für stabile Beiträge
- gemeinsame Pressemitteilung: Versicherungsfremde Leistungen konsequent aus Beitragsfinanzierung streichen!
- gemeinsame Pressemitteilung: Anstieg der Honorare in der ambulanten Versorgung – für 2026 auf ein Plus von 2,8 Prozent geeinigt
- Meldung: Zuzahlungen lösen keine Strukturprobleme
- Pressemitteilung: FinanzKommission kann Sofortmaßnahmen nicht ersetzen
- Pressemitteilung: 10-Milliarden-Klage gegen Unterfinanzierung der GKV beschlossen
- Meldung: Strukturreformen statt GKV-Basistarif
- Meldung: Kosten bei den Krankenkassen steigen deutlich
- Meldung: Die Drei-Prozent-Schwelle
- Meldung: Spürbare Verbesserungen notwendig
- Meldung: Kanzleramt behandelt Gesundheit als C-Thema
- Pressemitteilung: Hausärztliche Versorgung verbessern
- Pressemitteilung: Grundlage für neue Mindestmenge zu schwerer Fehlbildung bei Säuglingen gelegt
- Meldung: Krankenhausreform nicht verwässern!
- Pressemitteilung: Mindestmengen retten Leben
- Pressemitteilung: GKV-Spitzenverband warnt weiter vor Aufweichung der Krankenhausreform durch Ausnahmen
- Pressemitteilung: Endlich mehr Kompetenzen für Pflegekräfte
- Pressemitteilung: Entwicklung der Pflegebedürftigkeit wird wissenschaftlich untersucht
- Pressemitteilung: GKV-Versicherte entscheiden sich bei 4 von 5 Hilfsmitteln gegen Mehrkosten
- Pressemitteilung: Darlehen für gesetzliche Kranken- und Pflegeversicherung sind keine Lösung
- Meldung: Besserer Zugang zu psychotherapeutischer Versorgung durch zentrale Terminvergabe
- Meldung: Elektronische Patientenakte gemeinsam voranbringen
- Meldung: Leistungskürzungen, Pflegereform und ein politisches Armutszeugnis - Blatt im Deutschlandfunk-Interview
- Meldung: „Zurück zu kaufmännischen Tugenden – das würde ich der Ministerin gerne zurufen“
- Pressemitteilung: 129 Krankenhäuser im ländlichen Raum erhalten 79 Millionen Euro Förderung aus den Töpfen der GKV und PKV
- Meldung: Reform der Pflege muss Finanzen nachhaltig stabilisieren
- Pressemitteilung: Verwässerung der Krankenhausreform gefährdet die Behandlungsqualität und die Patientensicherheit
- Meldung: Mehr Flexibilität bei Pflegeleistung: Gemeinsamer Jahresbetrag Kurzzeit- und Verhinderungspflege startet
- Meldung: Sturmerprobte GKV, Ausgabensteigerungen und politische Wertschätzung
- Pressemitteilung: Neuer Vorstandsvorsitzender Oliver Blatt tritt Amt an
- Pressemitteilung: Weiße Salbe reicht nicht - Finanzen von GKV und SPV jetzt wirksam stabilisieren!
- Pressemitteilung: Primärversorgung für GKV-Versicherte jetzt bedarfsgerecht ausrichten
- Pressemitteilung: Doris Pfeiffer verabschiedet
- Pressemitteilung: GKV-Finanzen: Darlehen lösen die Probleme nicht nachhaltig
- Pressemitteilung: GKV-Tag für eine solide Pflegeversicherung – erstes Quartal wieder Defizit
- Meldung: Schluss mit den sehr hohen Ausgabensteigerungen
- Meldung: GKV-Notfallpatient braucht Akuttherapie
- Pressemitteilung: Viel zu tun für die neue Bundesgesundheitsministerin
- Meldung: Vergütung von Beleghebammen fair weiterentwickelt
- Pressemitteilung: GKV-Versichertenbefragung: Versicherte wünschen sich stärkere Einbindung von nicht-ärztlichem Praxispersonal
- Meldung: Sofortiges Handeln notwendig
- Meldung: Gute, bedarfsgerechte und bezahlbare Versorgung
- Pressemitteilung: Neuer Hebammenhilfevertrag sorgt für faire Vergütung und bessere Qualität
- Meldung: Besserer Zugang durch bessere Koordination
- Pressemitteilung: Steigende Kosten bei wenig Nutzen von Digitalen Gesundheitsanwendungen
- Pressemitteilung: Schäden durch Fehlverhalten im Gesundheitswesen so hoch wie nie
- Pressemitteilung: Verwaltungsrat fordert Ausgabenmoratorium
- Meldung: Reserven der Krankenkassen auf sieben Prozent zusammengeschrumpft
- Meldung: Gleichbehandlung bei Arztterminen durchsetzen
- Pressemitteilung: 341 Milliarden Euro für gute Versorgung - GKV-Tag für nachhaltige Finanzierung
- Pressemitteilung: Der Pflege steht das Wasser bis zum Hals. Und der Pegel steigt.
- Meldung: Wir brauchen wieder mehr Gestaltungsmöglichkeiten für die Selbstverwaltung
- Pressemitteilung: Chance für Stabilisierung der GKV Finanzen nutzen
- Meldung: Ausgabenmoratorium jetzt!
- Pressemitteilung: Dr. Martin Krasney tritt Amt als Vorstand an
- gemeinsame Pressemitteilung: Bessere Versorgung Seltener Erkrankungen dank Genomsequenzierung
- Pressemitteilung: Soziale Sicherungssysteme erhalten und stärken!
- gemeinsame Pressemitteilung: KBV und GKV-Spitzenverband schaffen Klarheit bei Videosprechstunden
- Pressemitteilung: Wahlaufruf: Demokratie verteidigen, den sozialen Zusammenhalt stärken
- Pressemitteilung: Vertrauen stärken, Strukturen reformieren, nachhaltig finanzieren
- Pressemitteilung: Meilenstein für Digitalisierung des Gesundheitswesens – die ePA für alle ist da
- Pressemitteilung: Wartezeiten auf Arzttermine oft zu lang
- Meldung: Viel Geld ohne Nutzen für Patientinnen und Patienten
- Meldung: Die Lage ist so ernst wie noch nie
- Meldung: Rückkehr zu nachhaltiger GKV Finanzierung notwendig
- Meldung: Wir schauen sorgenvoll auf die GKV Finanzen
- Meldung: Gleichbehandlung bei der Terminvergabe überfällig
- Pressemitteilung: 65 Millionen Euro zusätzlich für die wohnortnahe Dialyseversorgung
- Meldung: Steuern oder Krankenkassenbeitrag – ist das egal?
- Pressemitteilung: Immer aufs Neue die Beiträge zu erhöhen, löst die Probleme in der Pflege nicht
- Pressemitteilung: Ohne Not in die Notaufnahme - Mehr als jeder Zweite könnte ambulant in einer Praxis behandelt werden
- gemeinsame Pressemitteilung: Präventionsbericht 2024: Gesundheitsförderung und Prävention in allen Bereichen wieder auf Vor-Corona-Niveau
- Pressemitteilung: Soziale Pflegeversicherung zukunftsfest machen. Jetzt.
- Pressemitteilung: GKV und Pflege zukunftsfest machen – soziale Sicherheit und finanzielle Stabilität für eine gute Versorgung von Patientinnen und Patienten!
- Pressemitteilung: Weichen für die Zukunft gestellt
- Pressemitteilung: Krankenhausversorgung reformieren
- Pressemitteilung: Stabile GKV-Finanzierung statt gesetzlicher Honorarerhöhungen
- Pressemitteilung: Digitalagentur für Gesundheit: Interessenkonflikte vorprogrammiert, unfair finanziert
- Pressemitteilung: Erhöhung der Pflege-Beiträge ist nicht sozial ausgeglichen
- Pressemitteilung: Ambulante Operationen durch HNO-Ärzte haben zugenommen
- Pressemitteilung: Prävention ist mehr als Medizin
- Pressemitteilung: Jetzt die Notfallversorgung bundesweit einheitlich und gleichwertig reformieren
- Pressemitteilung: Löhne in der Pflege steigen durchschnittlich um 8,8 Prozent
- Pressemitteilung: Krankenhausreform nicht weiter verwässern
- Pressemitteilung: Schätzerkreis bestätigt kritische Finanzlage
- gemeinsame Pressemitteilung: Krankenhaus: Vergütungsregelungen für das Jahr 2025 gemeinsam festgelegt
- gemeinsame Pressemitteilung: Trotz Amalgam-Verbot ab 1. Januar 2025: Gemeinsame Selbstverwaltung sorgt für Erhalt einer umfassenden GKV-Versorgung
- Pressemitteilung: Die Notfallversorgung bundesweit einheitlich und gleichwertig aufstellen
- Pressemitteilung: Krankenhausreform verschärft GKV-Finanzprobleme
- Pressemitteilung: Schlechte Finanzsituation der Pflege kann niemanden überraschen
- gemeinsame Pressemitteilung: GKV-Spitzenverband, PKV und DKG verbessern Versorgung Neugeborener
- Pressemitteilung: Die ambulante Versorgung zukunftsfest weiterentwickeln
- Pressemitteilung: Damit die Krankenhausreform zu einer besseren Versorgung der Menschen führt
- Pressemitteilung: Vorbeugen statt nur behandeln – GKV-Tag für Prävention
- gemeinsame Pressemitteilung: Präventionsforum 2024: Gesund bleiben, wenn Veränderungen anstehen
- gemeinsame Pressemitteilung: Orientierungswert steigt um 3,85 Prozent
- Pressemitteilung: GKV-Finanzen: Weiter „Augen zu und durch“ ist keine Option
- Meldung: Neue Pflegefachassistenzausbildung - Ausbildungsfonds muss gerecht finanziert werden
- Pressemitteilung: Blankoverordnung ab November auch in der Physiotherapie
- Pressemitteilung: Drastische Beitragssteigerungen werden tatenlos hingenommen!
- Meldung: ePA für alle – Riesenschritt auf Weg zur Digitalisierung des Gesundheitswesens
- Pressemitteilung: Pillen statt Prävention? - Entwurf des Gesundes-Herz-Gesetzes ist der falsche Weg
- Meldung: Ohne nachhaltige Finanzierung kein stabiles Gesundheitswesen
- Pressemitteilung: GKV-Versicherte gesetzlich vor Mehrkosten bei Hilfsmitteln schützen
- Meldung: Krankenhaus-Transformationsfonds: staatliche Zweckentfremdung von Beitragsmitteln
- Meldung: Zu wenig Personal in Psychiatrien
- gemeinsame Pressemitteilung: Nationale Präventionskonferenz: Wer Prävention auf Vorbeugemedizin reduziert, verschenkt wertvolles Potenzial
- Pressemitteilung: Krankenhausreform nicht verschleppen
- Pressemitteilung: Digitalagentur für Gesundheit - einseitige Finanzierung durch GKV bleibt bestehen
- Pressemitteilung: Im Notfall endlich bedarfsgerecht versorgt
- Meldung: Krankenhausreform: Windige Ausnahmen verhindern
- Pressemitteilung: Implantateregister: Bärendienst für die Patientensicherheit
- Pressemitteilung: Krankenkassen sollen Pharmaindustrie unterstützen
- gemeinsame Pressemitteilung: 121 Krankenhäuser im ländlichen Raum erhalten 60 Millionen Euro Förderung aus den Töpfen der GKV und PKV
- gemeinsame Pressemitteilung: Grundstein für das Modellvorhaben Genomsequenzierung gelegt: Erstmals wird die Diagnostik in der Versorgung und für zukünftige Anwendungsfälle erprobt
- Pressemitteilung: Verabschiedung von Gernot Kiefer – Bestätigung von Frau Stoff-Ahnis
- Pressemitteilung: Die 100-Milliarden-Euro-Herausforderung - GKV-Tag zur Krankenhausreform
- Meldung: Geheimpreise verteuern die Versorgung, ohne sie zu verbessern
- Pressemitteilung: Höhere Preise in der Ergotherapie: Vergütung steigt um 14 Prozent
- gemeinsame Pressemitteilung: Deutschland hitzeresilient machen – wir übernehmen Verantwortung
- Pressemitteilung: Ambulante Operationen: 60 Millionen mehr Honorar für Ärztinnen und Ärzte
- Pressemitteilung: Wählen gehen – für Demokratie, Vielfalt und Toleranz
- Pressemitteilung: 326.000 zusätzliche Pflegebedürftige sind Durchschnitt der letzten Jahre
- Pressemitteilung: IGES-Gutachten zeigt: Gesundheitsausgaben für Bürgergeldbeziehende nur zu gut einem Drittel gedeckt
- Pressemitteilung: Wenig Mehrwert für viel Beitragsgeld
- Meldung: Landapotheken stärken
- Pressemitteilung: Bundesrat lehnt Geheimpreise für Medikamente ab
- Pressemitteilung: Viel teurer, wenig besser – Bundesregierung beschließt Krankenhausreform
- Meldung: Krankenhaus-Transformationsfonds ist verfassungswidrig
- Pressemitteilung: Gemeinsam für Europa handeln und Herausforderungen meistern
- Pressemitteilung: Einfach korrekt abrechnen – Krankenhausabrechnung reformieren
- Pressemitteilung: Mehr ambulante Operationen durch HNO-Ärzte
- Pressemitteilung: Bedarf erkennen, Qualität sicherstellen, leistungsgerecht finanzieren
- Meldung: Sprunghafter Anstieg bei den Pflegefällen
- Pressemitteilung: Erstmals über 300 Milliarden für die GKV-Versorgung - dynamische Ausgabenentwicklung
- gemeinsame Pressemitteilung: GKV-Spitzenverband, PKV und DKG fordern von Ländern höhere Investitionen in Kliniken
- gemeinsame Pressemitteilung: Save the Date: Zweiter Hitzeaktionstag am 05.06.2024
- Meldung: Start der Blankoverordnung in der Ergotherapie
- Pressemitteilung: Weiterentwicklung der Hybrid-DRGs vereinbart
- Meldung: Geheimpreise machen die Versorgung teurer, aber nicht besser
- Meldung: Das neue Ausgabensteigerungsgesetz
- Pressemitteilung: GKV-Tag für nachhaltige Finanzierung – 314 Milliarden Euro für gute Versorgung
- Erklärung des Verwaltungsrates: Der Verwaltungsrat verwahrt sich gegen einen Etikettenschwindel bei der Krankenhausreform
- Erklärung des Verwaltungsrates: Sozialen Zusammenhalt stärken und Haltung zeigen!
- Pressemitteilung: Gesundheitsversorgung nachhaltig und klimaneutral weiterentwickeln
- Meldung: Krankenhausreform - Kurskorrektur dringend notwendig!
- Pressemitteilung: 17.000 neue Hilfsmittel - Verzeichnis bildet medizintechnischen Fortschritt ab
- Meldung: Krankenhausreform macht schnell vieles teurer, aber ob es überhaupt besser wird, steht in den Sternen
- Pressemitteilung: Erster Vertrag zur Blankoverordnung geschlossen – Start in der Ergotherapie
- Meldung: Das System wackelt
- Meldung: Digitalgesetz: Großes Potenzial, aber unrealistische Fristen
- Erklärung des Verwaltungsrates: Nachhaltige Finanzreform statt weiterer Vergütungszusagen zulasten der Beitragszahlenden!
- Pressemitteilung: Neuer Verwaltungsrat hat sich konstituiert – Susanne Wagenmann und Uwe Klemens als Vorsitzende im Amt bestätigt
- Pressemitteilung: Notfallversorgung aus der Patientenperspektive denken – Eckpunkte des BMG gehen in die richtige Richtung
- Meldung: Nicht auf dem Rücken der Patientinnen und Patienten!
- Pressemitteilung: Nutzen ist Schlüssel zum Erfolg Digitaler Gesundheitsanwendungen
- Meldung: Krankenhausreform für die Patientinnen und Patienten machen
- Pressemitteilung: Bilanz nach einem Jahr Regelbetrieb: elektronische Krankmeldung hat sich etabliert
- Meldung: GKV-Finanzen, Frühchenversorgung und höhere Honorare für Ärzte
- Meldung: Weniger Pflegeplätze als vor einem Jahr
- Pressemitteilung: Ambulantisierungsreform: Nächster Schritt ist geschafft
- Meldung: Die Psychiatrie braucht eine Revolution
- Pressemitteilung: Stiftung Unabhängige Patientenberatung ist errichtet
- Meldung: Selbstverwaltung betont Notwendigkeit der Krankenhausreform
- Meldung: Digitalgesetze: Wichtige Schritte für eine bessere Versorgung
- Pressemitteilung: GKV-Spitzenverband: Mitgliederversammlung wählt Verwaltungsrat für vierte Amtsperiode
- Meldung: Ob das klappt, steht in den Sternen
- Pressemitteilung: Einigung auf ein ergebnisbasiertes prospektives Kohortenmodell für EU-weit erste Gentherapie gegen Hämophilie A
- gemeinsame Pressemitteilung: Physiotherapie: Vergütung steigt um rund 6,5 Prozent
- Meldung: So viele freiberufliche Hebammen wie noch nie!
- Pressemitteilung: Förderung der Weiterbildung Allgemeinmedizin: Neue Lösungen gefragt
- Pressemitteilung: 20 Jahre Bekämpfung von Fehlverhalten im Gesundheitswesen: Es gibt noch immer viel zu tun
- gemeinsame Pressemitteilung: Gesundheitsförderung und Prävention: Deutlicher Anstieg bei Ausgaben und Aktivitäten
- Meldung: Im Gespräch mit Karl Lauterbach: Die Krankenhausreform auf dem Prüfstand
- Pressemitteilung: Reform des Rettungsdienstes braucht bundesweite Vorgaben und Transparenz
- Erklärung des Verwaltungsrates: Gesundheit und Pflege endlich ins Digitalzeitalter bringen!
- gemeinsame Pressemitteilung: Krankenhaus: Wesentliche Vergütungsregelungen für das Jahr 2024 gemeinsam festgelegt
- Pressemitteilung: Reform der Notfallversorgung: rund 730 integrierte Notfallzentren notwendig
- Meldung: Chancen der Ambulantisierung nutzen
- Meldung: Psychiatrische Versorgung reformieren - mehr ambulante Behandlungen möglich und sinnvoll
- Meldung: Bestmögliche Versorgung von Frühchen gestalten statt verhindern
- Pressemitteilung: Durchschnittslöhne für Pflegefachkräfte steigen auf 23,75 Euro pro Stunde – regionale Unterschiede
- Meldung: Das Transparenzverzeichnis führt zu einer besseren Krankenhausversorgung
- gemeinsame Pressemitteilung: DIGITAL SOZIAL – Damit die Sozialversicherung auch in Zukunft leistungsfähig bleibt
- Meldung: Finanzierungslücke führt zu steigenden Zusatzbeiträgen – Beitragserhöhungsspirale durchbrechen!
- gemeinsame Pressemitteilung: Höhere Ausgabenvolumina durch Einigung bei Rahmenvorgaben Arzneimittel für 2024
- Meldung: Mit mehr Transparenz zu einer besseren Krankenhausversorgung
- gemeinsame Pressemitteilung: GKV fordert für Versicherte eine zukunftsfeste Hilfsmittelversorgung
- Meldung: Im Transparenzverzeichnis mehr Krankenhausdaten veröffentlichen
- Pressemitteilung: Die passende Reha-Einrichtung finden: Neues Suchmodul auf QS-Reha®-Portal
- Pressemitteilung: Einstimmiger Beschluss: Deutlich mehr Geld für Ärztinnen und Ärzte sowie für Psychotherapeutinnen und –therapeuten
- Meldung: Reform des Rettungswesens: Flickenteppich beenden
- Pressemitteilung: Ertrag ärztlicher Praxen weiter gestiegen
- Erklärung des Verwaltungsrates: Positionspapier des Verwaltungsrates zu den Bund-Länder-Eckpunkten der Krankenhausreform beschlossen
- Meldung: Digitalgesetze stellen dringend nötige Weichen
- Meldung: Aus Patientensicht reichen 1.247 Kliniken
- Pressemitteilung: 80 Prozent aller Hilfsmittel für GKV-Versicherte mehrkostenfrei
- Erklärung des Verwaltungsrates: Errichtung der UPD-Stiftung kann starten
- gemeinsame Pressemitteilung: Bundesländer müssen endlich ihrer Pflicht zur Krankenhaus-Finanzierung nachkommen
- Meldung: Krankenhausreform darf nicht zu Lasten der Beitragszahlenden gehen
- Pressemitteilung: Bedarfsgerechte Steuerung in der Notfallversorgung – Anfang ist gemacht, weitere Schritte nötig
- gemeinsame Pressemitteilung: 136 Krankenhäuser im ländlichen Raum werden mit 67 Millionen Euro durch die Krankenkassen gefördert
- Pressemitteilung: TI-Pauschale: GKV-Spitzenverband sieht Licht und Schatten
- Meldung: Beitragszahlende sorgen für stabile GKV-Finanzen in 2023
- Meldung: Stabilität und Nachhaltigkeit im Umgang mit sozialen Ressourcen
- gemeinsame Pressemitteilung: Podologie: Leistungen werden deutlich höher vergütet
- Pressemitteilung: Vergütung für Ernährungstherapie steigt deutlich
- Pressemitteilung: Große Zufriedenheit mit der Pflegeberatung
- Erklärung des Verwaltungsrates: Unabhängige Patientenberatung sachgerecht finanzieren!
- Erklärung des Verwaltungsrates: Beitragssatzerhöhungen bringen keine nachhaltige Lösung
- Pressemitteilung: Sechs Forderungen für eine bedarfsgerechte und qualitätsgesicherte Hilfsmittel-Versorgung
- Meldung: Erfolgsabhängige Erstattungsmodelle für Einmaltherapien umsetzbar gestalten
- Meldung: Bessere Pflege hat einen hohen Preis
- gemeinsame Pressemitteilung: Universitätsklinika, kommunale Großkrankenhäuser, Deutsche Krebsgesellschaft und Kassenverbände fordern zügige Umsetzung der Krankenhausreform
- Erklärung des Verwaltungsrates: Bundesregierung lässt Pflegeversicherung für sich zahlen
- Meldung: Behandlungsqualität darf nicht an Ländergrenzen haltmachen
- Pressemitteilung: Digitale Krankmeldung zunehmend Standard - erste Auswertung des Regelbetriebs
- Meldung: MVZ brauchen klare Regeln
- Pressemitteilung: Fast 3.000 neue Hilfsmittel für GKV-Versicherte
- Meldung: Bei der Digitalisierung haben wir den Corona-Test nicht bestanden
- Meldung: Pflegegesetz springt zu kurz
- Meldung: Lieferengpässe wirkungsvoll bekämpfen
- Pressemitteilung: Psychotherapie: 80 Millionen Euro Vergütungsplus
- gemeinsame Pressemitteilung: Unterstützung für Praxen mit besonders hohem Energieverbrauch
- Pressemitteilung: Vergütung steigt: Höhere Preise für Ergotherapie
- Pressemitteilung: Fehlverhalten im Gesundheitswesen – Schäden im dreistelligen Millionenbereich trotz pandemiebedingt gesunkener Hinweis- und Fallzahlen
- Pressemitteilung: Bundesweite Leistungsgruppen sind der zentrale Baustein der Krankenhausreform
- Meldung: Rückenwind für die Digitalisierung
- gemeinsame Pressemitteilung: Pläne zur UPD-Reform gehen in falsche Richtung
- Meldung: Immerhin ein Signal für Pflegebedürftige
- gemeinsame Pressemitteilung: Gemeinsam für eine bessere Versorgung der Seltenen Erkrankungen
- Meldung: Krankenhausreform: Für flächendeckend gute Qualität in jeder Region
- gemeinsame Pressemitteilung: Krankenhausreform konstruktiv im Sinne der Patientinnen und Patienten angehen - Krankenkassenverbände unterstützen die Pläne der Bundesregierung
- Pressemitteilung: Bundesweite Versorgungsstandards durch die Krankenhausreform schaffen
- Meldung: Es geht hier nicht um irgendwelche Almosen
- Pressemitteilung: Nur knapp zwei Drittel der psychiatrischen Krankenhäuser halten Mindestvorgaben für Personal ein
- Pressemitteilung: Geld oder Gesundheit – die empörende Kampagne von Verbänden der HNO-Ärzte
- Meldung: Festbeträge für 180 Kinder-Arzneimittel werden ausgesetzt
- Pressemitteilung: Digitale Gesundheitsanwendungen noch nicht in der Versorgung angekommen
- Meldung: Qualität gehört in das Zentrum der Krankenhausreform
- Meldung: Wir brauchen eine mutige Krankenhausreform
- Pressemitteilung: Elektronische Krankmeldung: Abruf um 1.300 Prozent gestiegen – Nutzung für Arbeitgebende ab Januar Pflicht
- Meldung: Lage noch dramatischer, als es auf den ersten Blick erscheint
- Meldung: Mehr Tempo bei der Digitalisierung notwendig
- Pressemitteilung: Ambulantisierungsreform kann zum 1. Januar starten
- Pressemitteilung: Mehr Geld für die Physiotherapie
- Meldung: Gesetz zur Neuordnung der UPD widerspricht Koalitionsvertrag
- gemeinsame Pressemitteilung: Ambulante Operationen: Bewertungsausschuss bringt Förderung auf den Weg
- Meldung: Kassenbeiträge steigen geringer als erwartet
- Meldung: Medikamentengipfel statt Weihnachtsgeschenke für die Pharmaindustrie
- Meldung: Transparenz über die Verfügbarkeit von Arzneimitteln weiter erhöhen
- Pressemitteilung: Klimapakt Gesundheit: Gemeinsam Verantwortung übernehmen
- Pressemitteilung: GKV-Versichertenbefragung: 37 Prozent wechseln während der Psychotherapie die Praxis
- Pressemitteilung: GKV-Versichertenbefragung: Mehr Orientierung bei Therapieplatzsuche gewünscht
- Meldung: Erster Schritt zur bedarfsgerechten und qualitätsgesicherten Versorgung im Krankenhaus
- Erklärung des Verwaltungsrates: Verwaltungsrat lehnt Pläne zur Neuordnung der UPD ab
- Pressemitteilung: Modellprogramm zur Personalbemessung in der stationären Altenpflege gestartet
- gemeinsame Pressemitteilung: Präventionsbericht 2022: Gesundheitsförderung und Prävention nehmen wieder Fahrt auf
- Meldung: Gematik braucht klare Aufgaben und neue Strukturen
- Pressemitteilung: Studie untersucht Auswirkungen der Corona-Pandemie auf die Pflege
- Pressemitteilung: GKV-Versichertenbefragung: 69 Prozent sind mit solidarischem Gesundheitssystem zufrieden
- Meldung: Finanzierungslücke vom Schätzerkreis bestätigt, aber geringere Beitragserhöhung möglich
- gemeinsame Pressemitteilung: Selbstverwaltung beschließt Krankenhausentgeltkatalog 2023 für Psychiatrie und Psychosomatik
- Meldung: Versorgung nicht verbessert - Abrechnungschaos vorprogrammiert
- Pressemitteilung: Ergotherapie wieder per Video möglich
- Meldung: Zusätzliche Belastung der Beitragszahlenden nicht akzeptabel
- Meldung: Vorschläge der Regierungskommission Krankenhaus: Verschenktes Ambulantisierungspotenzial und massive Mehrausgaben
- gemeinsame Pressemitteilung: Tatort Gesundheitswesen! Ein Milliardenbetrug?
- Meldung: Mehr Honorar für die niedergelassene Ärzteschaft sowie Psychotherapeutinnen und -therapeuten
- Pressemitteilung: Mit PePiK bessere Pflegequalität am Krankenbett erreichen
- Meldung: Honorarverhandlungen finden nicht im luftleeren Raum statt
- Meldung: Stationäre Versorgung zukunftssicher weiterentwickeln
- Pressemitteilung: Stimm-, Sprech-, Sprach- und Schlucktherapie ab 1. September 2022 wieder per Video möglich
- Pressemitteilung: Entlasten statt Belasten - Finanzierungslücke ohne Beitragsanhebung schließen
- Pressemitteilung: Elektronische Krankmeldung: Die Zahlen steigen
- Pressemitteilung: Mehr Pflege und weniger Bürokratie am Krankenbett
- gemeinsame Pressemitteilung: Zahnärztliche Behandlungen: Anträge jetzt digital möglich
- Meldung: Kurzfristige Entlastung, keine Lösung struktureller Probleme
- Pressemitteilung: Patientensicherheit statt Industrieinteresse bei Hochrisiko-Medizinprodukten
- Pressemitteilung: GKV-Versicherte werden zu 80 Prozent mehrkostenfrei mit Hilfsmitteln versorgt
- Pressemitteilung: Digitalisierung: Fast 400 Millionen Euro extra für ärztliche Praxen
- Pressemitteilung: Einseitige Belastung der Beitragszahlenden stoppen!
- Meldung: Pflege im Krankenhaus: Zum richtigen Ziel auf einem falschen Weg
- gemeinsame Pressemitteilung: Krankenhausfinanzierung: Bundesländer zahlen zu wenig Investitionsmittel
- gemeinsame Pressemitteilung: 68 Millionen Euro Pauschalzuschlag für 136 Krankenhäuser im ländlichen Raum
- Pressemitteilung: Mehr Kompetenzen für Pflegefachpersonen: Modellvorhaben gestartet
- Pressemitteilung: Finanzielle Atempause, aber keine nachhaltige Lösung
- gemeinsame Pressemitteilung: Neues Heilmittel: Nagelspangenbehandlung ab 1. Juli 2022
- Meldung: Krankenhausstrukturen brauchen mehr Veränderung, nicht mehr Geld
- Meldung: Ambulant Operieren statt unnötige Krankenhausaufenthalte
- Meldung: GKV NOW: Moll und Kiefer diskutierten über die Zukunft der Pflege
- Meldung: Reformbedarf im Arzneimittelbereich
- Pressemitteilung: Elektronische Krankmeldung: Mehr als eine Million Datensätze übermittelt
- Pressemitteilung: Physiotherapie und Ernährungstherapie weiter per Video möglich
- Erklärung des Verwaltungsrates: Impfpflicht kann Impfquote erhöhen
- Pressemitteilung: Unnötige Krankenhausaufenthalte vermeiden: Gutachten zeigt, dass viele Krankenhausleistungen auch ambulant möglich sind
- Pressemitteilung: Gesundheitliche Versorgung der Kriegsflüchtlinge - Gesetzliche Krankenversicherung leistet solidarische Hilfe
- Pressemitteilung: Dr. Susanne Wagenmann neue Verwaltungsratsvorsitzende - Dr. Volker Hansen als Verwaltungsratsvorsitzender ausgeschieden
- Pressemitteilung: Impfen ist das Gebot der Stunde
- Meldung: GKV NOW: Pfeiffer und Lauterbach diskutieren die anstehenden Gesundheitsreformen
- Pressemitteilung: Mehr als 2.300 neue Hilfsmittel für GKV-Versicherte
- Meldung: Kriegsflüchtlinge werden medizinisch versorgt
- Pressemitteilung: Erste Bilanz zu Digitalen Gesundheitsanwendungen zeigt: Gesetzliches Update notwendig
- Meldung: Hohes Defizit in 2023 erwartet – Stabilisierung der Kassenfinanzen dringend notwendig
- Meldung: Pflegeversicherung muss in ruhigeres Fahrwasser geführt werden
- Pressemitteilung: Gesetzliche Krankenversicherung: Rückenwind fürs eRezept
- Meldung: Krankenhaus-Strukturprüfungen zeigen Nachholbedarf
- Meldung: Impfen nützt, Impfen schützt!
- gemeinsame Pressemitteilung: Bezahlung mindestens in Tarifhöhe – Richtlinien für die Langzeitpflege treten in Kraft
- Meldung: Qualität und Transparenz sind keine Schönwetterveranstaltungen
- Meldung: Deutsche Krankenhausgesellschaft fordert gefährlichen Blindflug
- Meldung: Corona-Pandemie zeigt Krankenhaus-Reformbedarf
- Meldung: Da geht noch was, da muss noch etwas gehen
- Meldung: Pflegekräftemangel, das Geld und ein dritter Weg
- Pressemitteilung: Höhere Vergütung für Ergotherapie
- gemeinsame Pressemitteilung: Tätigkeitsbericht der Überwachungskommission und der Prüfungskommission zu Transplantationsprogrammen
- Pressemitteilung: Gemeinsam für eine gute gesundheitliche und pflegerische Versorgung
- Erklärung des Verwaltungsrates: Impfen ist das Gebot der Stunde
- Meldung: Die Impfpflicht, der Koalitionsvertrag und das finanzielle Risiko
- Pressemitteilung: Reformvorschläge der Ampelkoalition mit Licht und Schatten
- gemeinsame Pressemitteilung: Präventionsbericht 2021: Corona-Pandemie beeinträchtigt Gesundheitsförderung und Prävention
- Meldung: Jedes dritte Präventionsangebot musste wegen der Corona-Pandemie abgebrochen werden
- Meldung: Stabile Krankenkassenbeiträge auch über 2022 hinaus sichern
- Pressemitteilung: Strafverfolgung von Betrug und Korruption im Gesundheitswesen muss effektiver werden
- Meldung: Digitalisierung des Gesundheitswesens: Zusammenarbeit statt Durchregieren ist gefragt
- Pressemitteilung: Pflegepersonalkosten nicht für ungerechtfertigte Doppelfinanzierungen missbrauchen
- Meldung: Für stabile Krankenkassenbeiträge Bundestagsbeschluss notwendig
- Meldung: Perspektiven für die GKV-Finanzierung
- Meldung: Kiefer fordert von den Ampel-Koalitionären strukturelle Reformen: „Nicht zu handeln ist keine Option“
- Pressemitteilung: GKV-Schätzerkreis: Für 2022 fehlen sieben Milliarden Euro
- gemeinsame Pressemitteilung: Selbstverwaltung beschließt Krankenhausentgeltkatalog 2022 für Psychiatrie und Psychosomatik
- Meldung: Mehr Hygiene-Fachkräfte an Krankenhäusern
- Meldung: Über eine Milliarde Euro mehr für die ambulante Versorgung im Jahr 2022
- Pressemitteilung: Finanzierung der gesetzlichen Krankenversicherung vor unsicheren Zeiten
- Pressemitteilung: Gute Pflege im Krankenhaus garantieren!
- Meldung: Positionspapier zu patentgeschützten Arzneimitteln: Echte Innovationen fördern und die Versorgung stärken
- Meldung: Neue Rahmenempfehlungen sichern die medizinische Vorsorge und Rehabilitation in der Corona-Pandemie
- Pressemitteilung: GKV-Versicherte werden zu 80 Prozent mehrkostenfrei mit Hilfsmitteln versorgt
- Pressemitteilung: Neues Hilfsmittelverzeichnis mit Online-Antragstellung
- gemeinsame Pressemitteilung: Auswertung bestätigt anhaltende Unterfinanzierung der notwendigen Investitionen der Krankenhäuser im Umfang von über 3 Milliarden Euro
- gemeinsame Pressemitteilung: 141 Kliniken im ländlichen Raum erhalten 2022 zusätzliche Förderung
- gemeinsame Pressemitteilung: Neues Vorsorgeangebot für Schwangere mit Rhesusfaktor negativ
- Meldung: Finanzierung der gesetzlichen Krankenversicherung: Pfeiffer setzt auf Zusage der Regierung
- Pressemitteilung: Für strukturelle Reformen, stabile Finanzen und klare Aufgabenverteilung – unsere Positionen für die 20. Legislaturperiode
- Erklärung des Verwaltungsrates: Regierung und Parlament müssen jetzt die Stabilität für 2022 sichern!
- Pressemitteilung: Corona-Pandemie verschärft den Reformdruck für die Krankenhausversorgung
- Meldung: Nachhaltige Pflege-Finanzierung sieht anders aus
- Meldung: BSG stellt klar: Keine Finanzierung von Bundesbehörden aus Beitragsgeldern
- Meldung: Gesundheitsfonds braucht zuverlässige Finanzierung
- Meldung: Kiefer warnt bei der Pflege-Vergütung vor furchtbarem Kuddelmuddel
- Meldung: Mit Absichtserklärungen werden keine Beitragserhöhungen verhindert
- gemeinsame Pressemitteilung: Neue Leistungen zur systematischen Parodontitis- Behandlung einvernehmlich beschlossen
- Meldung: Digitalisierung zum Wohl der Patienten und Beitragszahlenden ausbauen
- Pressemitteilung: DVPMG verfehlt Ziel der schnelleren Digitalisierung
- Erklärung des Verwaltungsrates: Die gesetzliche Krankenversicherung ist die größte Patientenberatung in Deutschland
- Meldung: Krankenkassenrücklagen jetzt weniger als eine Monatsausgabe
- Pressemitteilung: Haushaltseckpunkte der Bundesregierung ignorieren den steigenden Finanzbedarf der Kranken- und Pflegeversicherung
- Pressemitteilung: GKV-Hilfsmittelverzeichnis erhält fast 4.000 neue Produkte - Mehr Anträge für digitale Pflegehilfsmittel erwünscht
- Meldung: Sechster MDS-Pflegequalitätsbericht veröffentlicht
- Pressemitteilung: Rekordausgaben für Kliniken und Ärzte – 6,2 Mrd. Euro Minus für die GKV
- Meldung: Pflegeheime: Die Höhe der Eigenanteile ist sozialpolitisch nicht mehr zu verantworten
- Pressemitteilung: Mehr Patientenschutz durch neue Pflegepersonaluntergrenzen im Krankenhaus – Corona-Ausnahmen bleiben möglich
- Pressemitteilung: 140 Kliniken auf dem Land erhalten 68 Millionen Euro zusätzliche Förderung durch die Krankenkassen
- Meldung: Pflegefinanzierung: Bundesländer sollten rasch handeln
- Meldung: Größte Prüfung für solidarisches Gesundheitswesen
- Meldung: Gemeinsamer Impfstart Signal der Hoffnung
- Meldung: Mehr Geld für Kinderkliniken auf dem Land
- Pressemitteilung: GKV-Positionen zur Krankenhausversorgung: Corona verstärkt den Reformdruck
- gemeinsame Pressemitteilung: Entgeltkatalog Zahnärzte: Einvernehmliche Einigung trotz schwieriger Rahmenbedingungen
- gemeinsame Pressemitteilung: Präventionsbericht 2020: Kranken- und Pflegekassen haben Engagement bei Prävention in Lebenswelten verstärkt
- Meldung: Flächendeckende Notfallversorgung gesichert
- Meldung: Mit der KAP auf dem richtigen Weg in ein zukunftsfähiges Pflegesystem
- gemeinsame Pressemitteilung: Krankenhausentgeltkatalog 2021 verabschiedet
- Meldung: Schwierige Finanzsituation in 2021 durch hohe Mehrausgaben
- Meldung: Mit dem Steuerzuschuss folgt der Minister einer notwendigen Realität
- Meldung: Nicht kleinreden, nicht großreden, sondern nüchtern betrachten und sorgfältig entscheiden
- Meldung: Chancen für bessere Patientenversorgung nutzen
- Meldung: Pflegereform kalkulierbar und verlässlich finanzieren
- gemeinsame Pressemitteilung: Personalbemessungsinstrument beschreibt „Pflege der Zukunft“
- Meldung: „Holla, ein Mann in meiner Situation hätte diese Position wahrscheinlich bekommen.“
- Pressemitteilung: Maßnahmen zur Einhaltung der Sozialgarantie sozial unausgewogen
- gemeinsame Pressemitteilung: Bundesweiter Wettbewerb Suchtprävention
- Pressemitteilung: Über 1 Mrd. Euro mehr für Ärzteschaft und Psychotherapeuten im Jahr 2021
- Meldung: Erhöhung des Bundeszuschusses nicht ausreichend
- Meldung: Höherer Bundeszuschuss im nächsten Jahr notwendig
- gemeinsame Pressemitteilung: Corona-Prämie für Pflegekräfte im Krankenhaus kommt
- Pressemitteilung: Weniger als die Hälfte der Klinischen Krebsregister am Jahresende voll arbeitsfähig
- gemeinsame Pressemitteilung: Zahnärztliche Videosprechstunden kommen in die Versorgung
- Pressemitteilung: Nur knapp die Hälfte der Klinischen Krebsregister am Jahresende voll arbeitsfähig
- Meldung: Neuer Geschäftsführer in der Auslands-Abteilung des GKV-Spitzenverbandes
- Meldung: Krankenkassen finanzieren zusätzliche Klinik-Pflegekräfte
- Meldung: Digitaler Fortschritt und Datenschutz für eine bessere Versorgung
- Meldung: Krankenkassen-Finanzen derzeit trotz Corona stabil
- Pressemitteilung: Jedes 5. Krankenhaus nutzt Förderprogramm der gesetzlichen Kassen zur besseren Vereinbarkeit von Pflege, Familie und Beruf
- Meldung: Fast 2.000 zusätzliche Stellen für Hygienefachpersonal geschaffen
- Meldung: „Massentests für heimkehrende Urlauber muss der Staat finanzieren“
- Meldung: Pflegepersonaluntergrenzen im Krankenhaus sollen bald wieder greifen
- Meldung: „Vieles geht auch digital“
- Pressemitteilung: 80 Prozent der GKV-Versicherten werden mehrkostenfrei mit Hilfsmitteln versorgt
- Meldung: Elektronische Patientenakte bringt Schub für die Digitalisierung
- Pressemitteilung: Pflegebedürftige erhalten unabhängige, neutrale und umfassende Pflegeberatung - Evaluation der Pflegeberatung liegt vor
- gemeinsame Pressemitteilung: 121 Landkrankenhäuser erhalten 2021 einen Zuschlag
- Meldung: Teure Reformen drücken das Quartalsergebnis
- Meldung: Preis für Corona-Tests wird zum 1. Juli angepasst
- gemeinsame Pressemitteilung: Vorsorgeuntersuchungen und Impfungen nicht aussetzen!
- Meldung: Finanzdruck von zwei Seiten
- Pressemitteilung: Finanzielle Stabilität ist die Basis zuverlässiger Versorgung
- Meldung: "Nicht jedes neue Medikament revolutioniert die Patientenversorgung."
- Meldung: Strukturen und Regeln müssen sich den Patientenbedürfnissen anpassen
- Meldung: Wir brauchen rasch Klarheit über den Bundeszuschuss für den Pflegebonus
- Meldung: "Im Herbst machen wir einen Kassensturz"
- Meldung: Corona-Massentests nur als Auftragsleistung
- gemeinsame Pressemitteilung: Unterstützung für stationäre Reha- und Vorsorgeeinrichtungen: Ausgleichzahlungen für entgangene Einnahmen beschlossen
- gemeinsame Pressemitteilung: Neuer Kriterienkatalog für Hausgeburten
- gemeinsame Pressemitteilung: Selbstverwaltung handelt schnell – COVID-19-Krankenhausentlastungsgesetz
- gemeinsame Pressemitteilung: Einheitliche digitale Infrastruktur für das Gesundheitswesen
- Meldung: Pflege-Rettungsschirm stützt Pflegeeinrichtungen und stabilisiert die Pflege
- Pressemitteilung: Beitragsstundungen erst dann, wenn alle Hilfen genutzt sind
- gemeinsame Pressemitteilung: Per Videotelefonie umfassende Betreuung von Schwangeren und Wöchnerinnen während der Corona-Epidemie
- Pressemitteilung: Was für die Behandlung der Corona-Patienten medizinisch notwendig ist, muss finanziert werden!
- Pressemitteilung: Was im Kampf gegen Corona medizinisch notwendig ist, wird finanziert
- gemeinsame Pressemitteilung: Fehlende Investitionsmittel bleiben extremes Problem
- gemeinsame Pressemitteilung: Pflegeselbstverwaltung stärkt Pflegebranche den Rücken - Umfangreiche Sofortmaßnahmen für die stationäre und ambulante Pflege beschlossen
- Meldung: Die Pflegeversicherung verfügt über Rücklagen, um die Corona-bedingten Mehrkosten auszugleichen
- Meldung: Unsere Aufgabe ist es jetzt, anderen den Rücken frei zu halten
- Meldung: COVID-19: Pflege-TÜV wird bis Ende Mai ausgesetzt
- Meldung: GKV steht Kliniken bei Coronavirus-bedingten Mehrausgaben zur Seite
- gemeinsame Pressemitteilung: COVID-19: Krankschreibung bis zu sieben Tage nach telefonischer Rücksprache bei leichten Atemwegserkrankungen
- Meldung: GKV-Finanzen erstmals seit Jahren wieder im Minus
- gemeinsame Pressemitteilung: Personalbemessung in der stationären Langzeitpflege – Möglichkeiten und Aussichten
- Meldung: Patienten brauchen bedarfsgerechte Versorgungsangebote
- Pressemitteilung: Bessere Notfallversorgung in Sicht
- Meldung: Krankenkassen sehen große Chancen für bessere Notfallversorgung
- Pressemitteilung: Gutachten zeigt: Lieferengpässe bei Arzneimitteln lassen sich nicht Rabattverträgen anlasten
- Meldung: Systematische Versorgung statt Medikamentenverlosung notwendig!
- Meldung: GKV-Bündnis für Gesundheit erweitert Programm zur kommunalen Alkoholprävention
- Meldung: Wir brauchen einen Modernisierungsschub in den Arztpraxen
- Meldung: Pflege verlässlich finanzieren
- Meldung: Digitalisierung nicht nur für Weihnachtspakete
- Meldung: Krankenkassen können Zusatzbeiträge weitestgehend stabil halten
- Pressemitteilung: Kommt jetzt die Novartis-Gesundheitslotterie?
- gemeinsame Pressemitteilung: Sprechende Medizin wird gestärkt – Reform des Einheitlichen Bewertungsmaßstabs abgeschlossen
- Meldung: Hohe Ausgabendynamik trifft auf kostspielige Gesetze
- Meldung: Antragsfrist für Gesundheitsförderung in Kommunen verlängert
- gemeinsame Pressemitteilung: Steigender Punktwert für Zahnersatz und Kronen
- gemeinsame Pressemitteilung: Zehn Jahre ambulantes HIV-Versorgungskonzept – eine Erfolgsstory
- Meldung: Pharmaunternehmen muss Verantwortung übernehmen
- gemeinsame Pressemitteilung: Präventionsbericht 2019: Krankenkassen bauen lebens- und arbeitsweltbezogene Prävention weiter aus
- gemeinsame Pressemitteilung: Einigung auf höhere Preise für zahntechnische Leistungen um 3 Prozent ab 1. Januar 2020
- gemeinsame Pressemitteilung: Internationale Konferenz setzt auf grenzüberschreitende Zusammenarbeit im Kampf gegen Betrug und Korruption
Dokumente und Links
- FAQs zur Weiterentwicklung der Bedarfsplanung (PDF, 191 KB)
- G-BA-Informationen zur Bedarfsplanung
- Gutachten des Sachverständigenrates zur Begutachtung der Entwicklung im Gesundheitswesen (2018): Bedarfsgerechte Steuerung der Gesundheitsversorgung
- FORSA-Umfrage zu den Praxisöffnungszeiten (2018)
- Positionspapier des GKV-Spitzenverbandes (2013): Sicherstellung und Verbesserung der ambulanten Versorgung (PDF, 813 KB)
- IGES-Gutachten "Gute Praxis in der ambulanten Versorgung - Anregungen für Deutschland auf Basis internationaler Beispiele" (Juli 2014) (PDF, 7,3 MB)
- Prognos-Gutachten "Der Aufkauf von Arztpraxen als Instrument zum Abbau der regionalen Ungleichverteilung in der vertragsärztlichen Versorgung" (30. Mai 2011)
- FORSA-Umfrage zu den Praxisöffnungszeiten (2010)